近日,辽宁中医药大学附属医院泌尿外科、心内二科、麻醉科、重症医学科(ICU)、手术室护理等多学科团队紧密协作、精准施策,成功为一名男性患者实施巨大恶性嗜铬细胞瘤摘除术,精准应对术中收缩压从357mmHg骤降至40mmHg的极端危急情况,全程守护患者生命安全,最终患者于术后第12天康复出院。
该患者62岁,有20年高血压病史,因阵发性头痛、心悸入院就诊。CT检查显示:其左侧肾上腺区存在一直径约8.1×7.9cm的肿瘤,紧贴腹主动脉与下腔静脉,血供异常丰富。实验室检查进一步证实为嗜铬细胞瘤,该肿瘤分泌的肾上腺髓质激素以肾上腺素和去甲肾上腺素为主,极易导致血压瞬间失控。加之患者合并高血压性心肌病,心脏储备功能有限极易发生急性左心衰竭、心跳骤停,这意味着他无法承受术中可能出现的血压剧升,和肿瘤切除后的“断崖式”下降。
针对该患者情况,医院迅速启动多学科会诊。全面评估患者病情,制定了详尽的术前准备方案、术中应急处置预案及术后监护计划。
术前20天,团队采用α受体阻滞剂精准滴定,联合高盐饮食及扩容治疗,通过密切监测患者体征,确认α受体阻滞达到理想状态。
术前1天,为避免患者进入手术室过度应激,重症医学科医生在B超引导下,为患者建立双腔中心静脉导管,搭建起高效的“生命通道”,为应对突发情况做好充分准备。
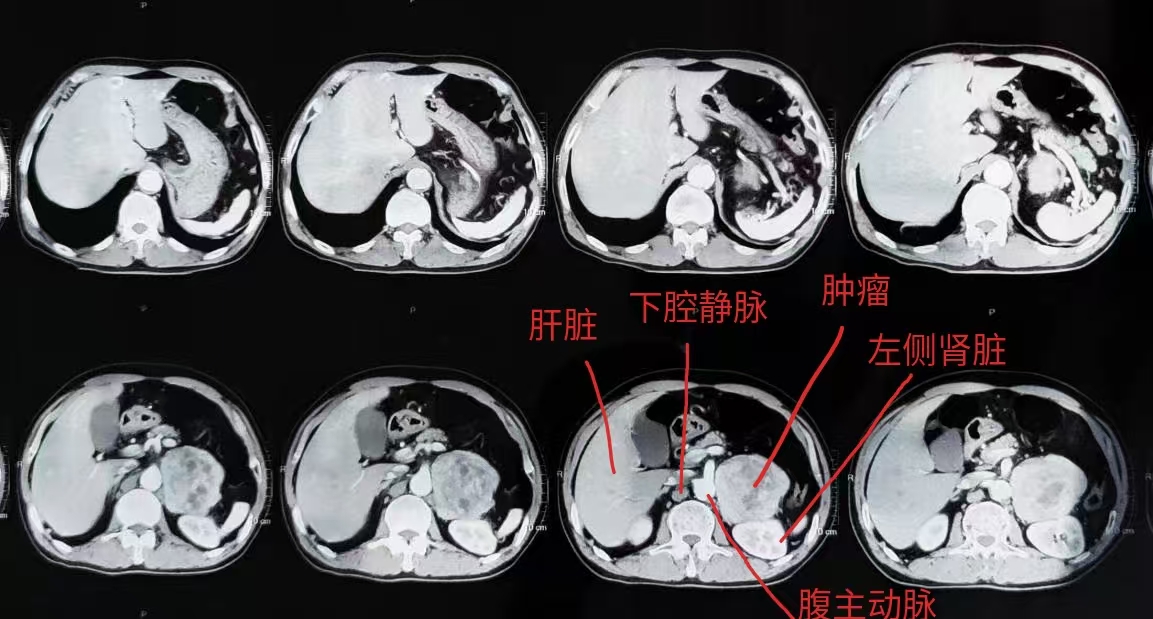
患者术前CT
手术如期进行。手术室护理团队开放多条静脉通路后麻醉团队行桡动脉穿刺置管监测心功能。麻醉诱导过程平稳,有创动脉血压维持在正常范围。当主刀医生游离肿瘤与下腔静脉粘连时,患者突发高血压危象,收缩压瞬间突破300mmHg,最高达357mmHg,舒张压130mmHg,心率145次/分,伴频发室性早搏及短暂室速。
主刀医生立即暂停手术刺激,麻醉团队迅速启动高血压危象预案,预推酚妥拉明、泵注硝普钠。5分钟后患者血压逐步回落至180/100mmHg。后续多次精准应对器械触碰肿瘤引发的血压波动。
更为凶险的考验出现在肿瘤中央静脉离断那一刻。离断后不到1分钟,血压从190/100mmHg如断崖式下跌至40/20mmHg,心率升至140次/分,每搏量显示近乎直线。这是典型的“肿瘤切除后循环崩溃”——内源性儿茶酚胺突然撤除,血管麻痹伴严重相对血容量不足。
麻醉团队早已预先完成了所有泵注药物替换:提前关闭硝普钠,启用预连接的去甲肾上腺素泵,分次静推小剂量肾上腺素;同时利用中心静脉通路及多条外周静脉通路,以“灌入”方式快速输注预加温的晶体液、胶体液及悬浮红细胞,5-10分钟内液体入量达1000毫升。经过近20分钟紧张有序的抢救,患者收缩压回升至115/60mmHg,心率稳定在85次/分,术中根据多次血气分析结果补钙、补钾、补糖,维持内环境稳定。
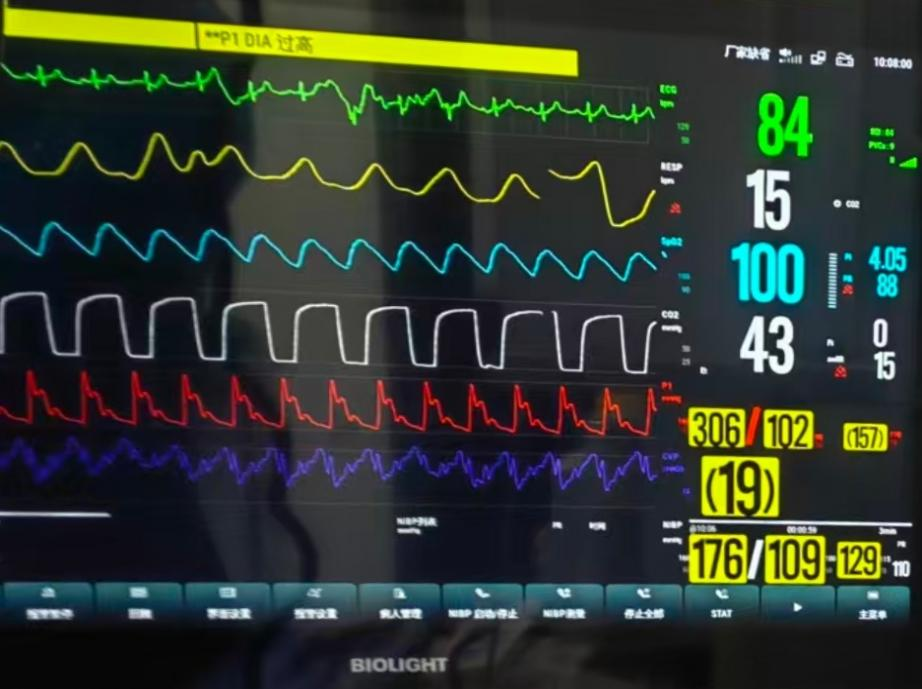
患者术中心电监护
当日下午手术顺利结束,患者带微量去甲肾上腺素转入ICU。ICU团队密切观察患者神志,高敏肌钙蛋白、尿量及血糖变化,精准预防脑卒中、心肌损伤、AKI及低血糖昏迷等并发症。术后4小时,患者清醒。术后第1天,血管活性药物顺利撤离,上午10时拔除气管导管,安返普通病房。术后第12天,患者康复出院,未出现心肌梗死、脑卒中或肾功能衰竭等并发症。
“收缩压从357mmHg到40mmHg,这台手术刷新了我对血流动力学极限的认知”参与抢救的麻醉医生和手术医生表示,“但真正让我们有底气的是术前20天的精密布阵、术中‘秒级’甚至预先的血管活性药物切换预案,以及多学科团队的无缝配合。”
此次高难度手术的成功救治,不仅彰显了医院医护团队过硬的专业水平和应急处置能力,更验证了多学科协作模式在高风险、高难度手术中的核心优势,为医院后续开展同类疑难病症救治积累了宝贵经验,进一步提升了医院重症救治综合实力。
